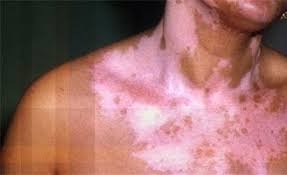
کورتون نام عامیانه گروهی از داروهاست که خاصیت مسکن و تضعیف سیستم ایمنی بدن را داشته و متاسفانه برای کنترل بیماری پوستی پسوریازیس به طور وسیع تجویز می شوند. کورتیکواستروئیدها داروهای بسیار قوی هستند که در کنار اثرات مقطعی خود، عوارض جانبی گوناگون و گاهی خطرناک دارند. افراد مبتلا به بیماری پوستی پسوریازیس باید از […]
کورتون نام عامیانه گروهی از داروهاست که خاصیت مسکن و تضعیف سیستم ایمنی بدن را داشته و متاسفانه برای کنترل بیماری پوستی پسوریازیس به طور وسیع تجویز می شوند. کورتیکواستروئیدها داروهای بسیار قوی هستند که در کنار اثرات مقطعی خود، عوارض جانبی گوناگون و گاهی خطرناک دارند. افراد مبتلا به بیماری پوستی پسوریازیس باید از درمان خودسرانه و بیش از حد کورتون ها پرهیز کنند؛ گاهی برخی افراد بدون مشورت پزشک از کورتون های خوراکی و یا تزریقی استفاده می کنند که موجب بروز عوارض بسیار خطرناکی در آنها می شود. درمان طولانی مدت با کورتون اگرچه ممکن است در کوتاه مدت باعث رهایی بیمار از درد و رنج بیماری شود، اما منجر به وابستگی و ایجاد عوارض بسیاری می شود.
کورتیکواستروئیدهای و پسوریازیس:
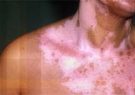
کورتیکواستروئیدهای موضعی جهت کنترل مشکلات مختلف التهابی پوست، در سطح پوست بیماران پسوریازیس مورد استفاده قرار می گیرند. آنها باعث کاهش علائمی مانند خارش و قرمزی پوست می شوند، به این صورت که جذب سلول های پوست شده و مانع تولید فاکتورهای التهابی توسط سلولهای پوستی در بیماران پسوریازیس می شوند. التهابات پوستی توسط فاکتورهای التهابی همچون پروستاگلندین ها و ترکیبات دیگر ایجاد می شوند که این ترکیبات موجب گشادی عروق خونی و رسیدن سایر فاکتورهای التهابی به منطقه مورد نظر می شوند که نتیجه آن ایجاد قرمزی، خارش و تورم در آن ناحیه از پوست است. کورتیکواستروئیدها با مهار این فرآیند موجب کاهش التهاب و بهبود علائم می شوند.
مصرف کورتیکواستروئیدها جهت تسکین التهاب ایجاد شده در نواحی مختلف بدن بوده و برای کاهش تورم، قرمزی، خارش و واکنشهای آلرژیک تجویز می شوند. هدف و اثر اصلی پمادهای کورتونی، اثر ضدالتهابی و ضد خارشی آنها در بیماران مبتلا به پسوریازیس می باشد.
انواع داروهای کورتونی:
کورتیکواستروئیدهای موضعی از لحاظ قدرت اثر در ۴ دسته ضعیف، متوسط، قوی و بسیار قوی قرار می گیرند. به عنوان یک قانون کلی، ضعیف ترین دارو که موثر نیز باشد باید مورد استفاده قرار گیرد و برای اینکه خطر عوارض جانبی به حداقل برسد به ویژه کورتیکواستروئیدهای بسیار قوی باید برای دوره زمانی کوتاهی مورد استفاده قرار گیرند.
با توجه به نقش مهمی که کورتون ها در تخفیف پاسخ های ایمنی دارند تعداد زیادی دارو بر اساس این اسکلت ساختمانی با فرمولهای شیمیایی شبیه به هم ساخته شده است که به آنها استروئید، کورتیکواستروئید و یا کورتون گفته می شود. داروهای کورتیکواستروئید از پرکاربردترین داروها در پزشکی هستند که در بیماری پوستی پسوریازیس، بیماریهای خود ایمنی و التهابی به کار می روند. از این داروها می توان بتامتازون، دگزامتازون، هیدروکورتیزون، تریامسینولون، متیل پردنیزولون، پردنیزون، کلوبتازول، بکلومتازون، فلودروکورتیزون، فلوسینولون، فلوتیکازون و… را نام برد. این داروها به صورت تزریقی، خوراکی، قطره، پماد و افشانه تهیه و مصرف می شوند.
عوارض داروهای کورتونی:
عوارض مصرف داروهای کورتونی به میزان و مدت مصرف آنها بستگی داشته یعنی هر چه مقدار و مدت مصرف بیشتر باشد عوارض آن ها بیشتر خواهد بود. عوارض جانبی موضعی کورتیکواستروئیدهای موضعی شامل:
- نازک شدن پوست (آتروفی پوست):
یکی از شایع ترین علل نازک شدن پوست، استفاده مکرر از ترکیبات موضعی حاوی کورتون است. نازکی پوست و عروق سطحی پوست و در پی آن افزایش عفونتهای ویروسی قارچی از عوارض استفاده نامناسب و طولانی مدت پمادهای کورتونی است. در این موارد باید مصرف داروی موضعی قطع شود و از داروهای ترمیمکننده حاوی زینک یا روی، استفاده گردد. - تورم عروق خونی پوست:
تورم عروق خونی نازک روی پوست و حالت بیرون زدگی آنها، کاهش رنگدانه های پوست در سطح مورد استفاده از داروهای کورتونی از عوارض دیگر این نوع از داروهاست. - وجود آلرژی به استروئیدها:
وجود آلرژی به استروئیدها که می تواند موجب بدتر شدن پسوریازیس شده و یا منجر به ایجاد عفونت گردد، (استروئیدهای موضعی هرگز نباید برای درمان پوست ملتهب شده ای که در عین حال دچار عفونت نیز هست استفاده شود مگر آنکه عفونت پوست نیز به صورت جداگانه ای مورد درمان قرار گیرد). - عوارض سیستمیک:
عوارض سیستمیک این داروها در صورت استفاده طولانی مدت استروئیدهای قوی بر روی بخش وسیعی از سطح بدن ایجاد می شود که می تواند شامل سرکوب فرآیند رشد و سرکوب فعالیت غده آدرنال باشد.
کاهش عوارض کورتون ها:
برای کاهش عوارض کورتون ها چه باید کرد؟ خوشبختانه تمهیداتی برای کاهش این عوارض وجود دارد که به آنها اشاره می شود:
- کورتونها را باید فقط زمانی که لزوم مصرف آن مشخص است، استفاده کنیم.
- کمترین میزان ممکن را استفاده کنیم و در کوتاه ترین زمان، درمان را به پایان برسانیم.
- تا حد امکان از فرم موضعی مثلا اسپری یا تزریق در مفصل استفاده کنیم.
- عوارض دارو را با درمانهای کمکی کم کنیم، مثلا برای کاهش عارضه پوکی استخوان استفاده از کلسیم و ویتامین D و برای کاهش فشار خون، محدودیت نمک مصرفی موثر است.
- تا حد امکان از داروهای کوتاه اثر مثل هیدروکورتیزون و پردنیزولون استفاده شود.
- مصرف کورتون را فقط تحت نظر پزشک معالج، قطع کنید کاهش و یا قطع مصرف داروی کورتونی در افرادی که به مدت طولانی مصرف کننده این دارو هستند، باید تحت نظر پزشک معالج صورت گیرد، زیرا قطع ناگهانی و خودسرانه این دارو عواقب ناگواری در پی دارد.
- پمادهای کورتونی تا ۷۰ درصد باعث بهبود بیماری های پوستی فرد می شود، اما استفاده طولانی مدت، به علت بروز برخی عوارض ممنوع است.
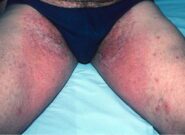
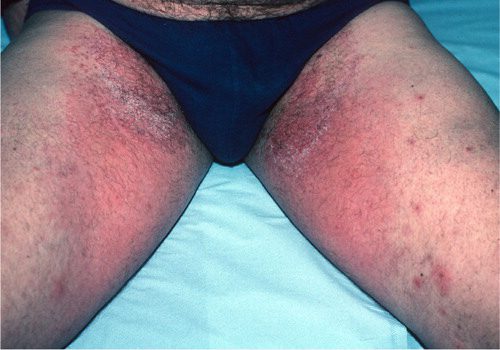
- در روی صورت، نواحی چینها، نواحی تناسلی و ناحیه پوشک بچه یعنی در چین های کشاله ران جذب پمادهای کورتونی بسیار زیاد است. در این نواحی به دلیل نازکی پوست و فضای بسته چینها قدرت جذب بسیار بالاست که این پمادها وارد سیستم عمومی بدن شده و میت توانند عوارض آنها را دوچندان کنند.
- مصرف پمادهای کورتونی در اطراف چشم و مخصوصا در کودکان باعث ایجاد بیماری هایی همچون آب مروارید، آب سیاه و افزایش فشار چشم میشود.
مصرف کورتون در کودکان:
در مورد مصرف داروهای کورتیکواستروئید موضعی برای کودکان شایان ذکر است که کودکان خصوصا نوزادان به عوارض جانبی استروئیدهای موضعی خیلی حساس ترند. زیرا به دلیل پوست نازک و مرطوب آنها این داروها بیشتر جذب بدن شده و گاه در مصرف طولانی مدت باعث کاهش رشد قدی کودک و کوتاه قد شدن می شود.
استروئیدهای بسیار قوی به هیچ وجه نباید برای کودکان زیر یکسال مورد استفاده قرار گیرند و در کودکان بزرگتر نیز در صورت امکان برای مدت زمان خیلی کوتاه جهت کنترل التهابات استفاده شود. در کودکان با پسوریازیس شدید و مزمن حتما باید رشد آنها کنترل شود زیرا در این موارد احتمال جذب استروئید بیشتر و اثر سوء بر رشد طبیعی کودکان بیشتر می باشد.
در ضمن، پوشاندن آن قسمت از پوست کودکان که تحت درمان با استروئیدهای موضعی قرار گرفته درست نمی باشد زیرا این امر جذب استروئید به بدن را افزایش می دهد که این مورد خصوصا در مورد پوشک کردن کودکان بسیار مهم است و به هیچ وجه نباید کودکان را در زمان استفاده از استروئیدهای موضعی پوشک کرد.
استفاده از کورتون با قدرت زیاد بر روی سطح وسیعی از پوست، به خصوص در کودکان باعث جذب داخلی کورتون می شود که این جذب داخلی باعث بلوکه شدن ترشحات کورتون داخلی از قشر سورنال شده و فرد ممکن است دچار حملات آدیسونی و یا حملات ناشی از کم کاری هورمون کورتون شود که در برخی موارد سبب مرگ، به ویژه در کودکان و نوزادان می شود.