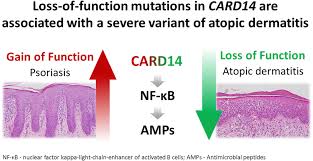
محققان موسسه فناوری زیستی ولامز در بلژیک موفق به شناسایی یک مسیر سیگنال دهی شدهاند که هدف ارزشمندی برای فرمول سازی درمان بیماری پوستی پسوریازیس به شمار می رود. به گزارش وبسایت درمانی پسوریازیس ایران «psoriasiscure.ir»، این کشف با شناسایی جهش ژنتیکی عامل التهاب می تواند به درمان های موثرتر برای بیماری پوستی پسوریازیس بپردازد. یافته های این تحقیق نشان داد جلوگیری از فعال شدن پروتئین MALT1 که واکنش ایمنی را در برابر التهاب تحریک می کند، می تواند اساس طراحی تولید درمان برای بیماری پوستی پسوریازیس قرار بگیرد. همچنین این تیم تحقیقاتی در حال حاضر مكانیسم علامت دهی مولكولی را توسط تغییرات ناگهانی در CARD14 نشان می دهند كه منجر به افزایش التهاب در بیماران مبتلا به پسوریازیس شده است. افراد، با تغییرات ناگهانی (جهش) خاص در ژن CARD14 به احتمال زیاد در حال پرورش پسوریازیس هستند.
نتایج برسی های گروه تحقیقاتی پروفسور RUDI BEYEART:
یك تیم تحقیقاتی درحال حاضر مكانیسم علامت دهی مولكولی را توسط تغییرات ناگهانی در CARD14 نشان می دهند كه منجر به افزایش التهاب در بیماران مبتلا به پسوریازیس شده است. نتایج بدست آمده CARD14 در گزارش مجله EMBO منتشرشده است.
پروفسور RUDI BEYEART: یافته های ما احتمال مورد نظر كه مهار كننده های MALTI ممكن است درمانی مفید برای بیماران مبتلا به پسوریازیس با تغییر ناگهانی CARD14 باشد را بالا می برد. آیا مهار كننده های MALTI برای درمان انواع شایع پسوریازیس كه در حاضر تحت بررسی است مفید می باشد؟
یک گروه تحقیقات تحت رهبری پروفسور RUDI BEYEART، بررسی كردند كه مكانیسم علامت دهی مولكولی بوسیله تغییر ناگهانی در CARD14 منجر به افزایش التهاب در بیماران مبتلا به پسوریازیس شده است. برای این كار آنها روی كراتینوسیت، یك نوع خاص از سلول های پوست با یك نقش كلیدی درپسوریازیس، به دلیل رشد غیر عادی و قابلیت تولید مقدار زیادی از فاكتورهای ترویج التهاب تمركز كردند. این تیم تحقیقاتی توانست CARD14 فیزیكی و اثر متقابل عملكرد با یك پروتئین كه MALT1 نامیده شده است را نشان دهد. این اثر متقابل MALT1 برای جوش ها و دمل های تعدادی از بافت سلولی پروتئین ها كه به طور معمول سیستم ایمنی در متوفق كردن سرعت بدن (ترامپولین) نگهداری می كند، فعال می شود. جالب توجه است كه جهش پسوریازس در قادر ساختن CARD14 برای تشكیل مجموعه های بیش فعال CARD14/MALT1 مرتبط می باشد، در نتیجه به پاسخ غیر عادی بالا و التهاب در بیماران پسوریازسی سوق داده می شود.
استاد RUDI: ما دریافتیم كه درمان دارویی سلول های پوست انسان با داروهایی كه فعالیت MAT1 را مهار می كنند و پروتئین هایی كه ترویج التهاب را كاهش می دهند، توسط انواع CARD تغییر پذیر ایجاد شده اند. ما به پیدا كردن یك شریك صنعتی برای گرفتن این نتایج امید بخش كه یك گام بیشتر در جستجو برای درمان پسوریازیس است، امیدواریم.
تسریع التهاب با جهش های ژنتیکی در CARD1:
جهش های ژنتیکی در CARD14 می تواند باعث حساستر شدن پوست در ابتلا به پسوریازیس شود. CARD14 یک تنظیم کننده اپیدرمی شناخته شده پروتئین NF-kB است اما یافته های اخیر نشان داده این ژن همچنین تنظیم کننده یک مسیر سیگنال دهی دیگر نیز هست که التهاب را تسریع کرده و منجر به پسوریازیس می شود. ژن CARD14 همچنین مسیرهای p38 و آنزیم کیناز JNK MAP را تنظیم می کند که هر دو به پروتئین MALT1 paracaspase وابسته هستند.
البته این کشف بدان معنی نیست که پسوریازیس قابل درمان است. تنها میتوان علائم این بیماری را با مسدود کردن واکنش ایمنی که منجر به رشد سریع سلولهای پوست میشود، مدیریت کرد.
کنترل پسوریازیس با مهار MALT1:
محققان توانستند فعالسازی فیزیکی و کاربردی MALT1 توسط CARD14 را در سلول های پوستی کراتینوسیت تولیدکننده کراتین جدا کنند. با مسدود کردن فعالیت MALT1، کاهش چشمگیر در پروتئین های مسؤول التهاب و رشد سلول مشاهده شد که این پروتئین را به هدفی ارزشمند برای درمان پسوریازیس تبدیل کرده است. اما یافته های جدید نشان میدهد که مهار MALT1 تنها می تواند برای افراد مبتلا به پسوریازیس دارای نوع جهش یافته CARD14 مفید باشد.
پسوریازیس یک نوع بیماری خود ایمنی است که بر دو تا چهار درصد جمعیت در غرب تاثیر گذاشته است. بیماران بطور رایج از تکه های قرمز رنگ روی پوست زانو، آرنج یا جمجمه خود شکایت می کنند. تحقیقات نشان داده که مبتلایان به پسوریازیس شدید به بیماری های جدید دیگر مانند بیماری قلبی، دیابت و فشار خون کنترل نشده نیز مبتلا هستند. به طور كلی به نظر میرسد كه در پسوریازیس منشا ژنتیكی وجود دارد كه می تواند توسط عوامل محیطی بیشتر برانگیخته شود. مكانیسم اصلی شامل فعال شدن سیستم ایمنی بدن در اثر التهاب موضعی تكثیر سلول های پوست می باشد. تغییر ناگهانی دراین ژن توانایی پروتئین CARD14 را برای فعال كردن پروتئین دیگر (NF-B) افزایش می دهد كه حالت عوامل متعددی كه التهاب پوست و پسوریازیس را تحریك می كند، تحت كنترل دارد.
این یافتهها در مجله EMBO Reports منتشر شده است.